RISULTATI E COMMENTO
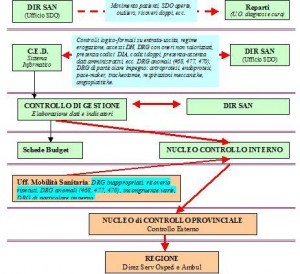
La figura n. 1 cerca di riassumere l’attuale apparato di controllo grossomodo previsto nelle aziende sanitarie del Veneto. Essenzialmente si distinguono, come si diceva in precedenza, due tipi di controlli: interni ed esterni e diversi livelli di organizzazione con il coinvolgimento di vari tipi di ufficio.
Gli obiettivi di tale organizzazione sono molteplici a cominciare dall’azione di governo delle unità operative che si esplica ufficialmente all’interno del meccanismo di budget (fase di contrattazione e di reporting), ma più in generale attraverso la gestione ordinaria della produzione ospedaliera ovvero di verifica su una corretta gestione del case-mix in rapporto alla domanda di prestazioni e delle risorse consumate.
A livello di verifica esterna corrisponde fondamentalmente l’obiettivo di incentivare una reciproca vigilanza delle aziende limitrofe (livello provinciale), e per sviluppare un tavolo tecnico che stimoli in ultima analisi l’individuazione e l’uniformità dei protocolli clinici ed organizzativi. Ulteriormente, si voleva creare le condizioni per individuare precocemente comportamenti potenzialmente distorsivi del sistema evitando, in questa maniera, oltre che un possibile ingiustificato consumo di risorse, il continuo ricorso a contenziosi economici tra aziende.
Figura n. 1. Schematizzazione dei livelli e del tipo dei controlli sull’attività di ricovero attualmente presenti nella regione Veneto.
L’elemento di novità dell’organizzazione è quell’ufficio appositamente individuato (nucleo controllo interno), per la gestione delle verifiche dell’attività ospedaliera, generalmente insito all’interno alla direzione sanitaria, che è predisposto ad entrare nel dettaglio dei singoli aspetti di produzione e che è in grado (o dovrebbe esserlo), oltre che a commissionare approfondimenti estemporanei (controllo di gestione), ad effettuare direttamente gli incroci dei flussi informativi. Tale struttura dovrebbe porsi in una prospettiva di favore rispetto alla possibilità di raccolta delle informazioni ricevendo diversi tipi di flusso (sistema informatico, controllo di gestione, schede di budget, indicatori regionali, ecc.), e di conseguenza riuscire ad effettuare direttamente elaborazioni ed ulteriori approfondimenti più o meno estemporanei.
In tale maniera viene a crearsi un sistema di filtri e verifiche assai fitto e articolato che specialmente a livello di singola azienda sanitaria dovrebbe potenzialmente essere in grado di incentivare la tendenza da parte dei reparti ad una produzione dei servizi con maggiori garanzie di appropriatezza.
Nella nostra realtà aziendale, si cominciava ad esempio, con una verifica in automatico delle SDO effettuata dal sistema informativo su base trimestrale; in questa sede vengono filtrati tutti i ricoveri con deficit di data-entry o incongruenze logico-formali; vengono inoltre selezionati i DRG anomali (468, 477, 470), e quelli di maggiore impegno clinico (artroprotesi, endo-protesi, pace-maker, respirazioni meccaniche, angioplastiche, ecc.). I report vengono avviati agli uffici predisposti (ufficio SDO), in genere situati nella direzione sanitaria di ospedale e gestiti da personale sanitario di tipo infermieristico, i quali effettuano le verifiche di merito o tramite la cartella clinica o direttamente in reparto con un medico referente o con il responsabile dell’unità operativa.
Il feed-back dell’ufficio di direzione sanitaria a questo punto riveste una sorta di “certificazione” del data base dei ricoveri trimestrale e si esplica sul sistema informatico stesso; tale nulla-osta predispone per il trasferimento dell’archivio dal sistema informatico all’ufficio controllo di gestione che è deputato all’elaborazione dei dati ed alla costruzione degli indicatori sia all’interno della scheda di budget per la contestuale attività di reporting sia per il sistema di verifica demandato al nucleo di controllo interno. La validazione del data base, a cura della direzione sanitaria, predispone inoltre per l’invio dei dati di ricovero all’archivio regionale e per la gestione dei flussi di mobilità sanitaria ai fini di compensazione economica.
A livello di controllo di gestione, preventivamente all’elaborazione delle SDO, vi è un ulteriore passaggio filtro dei ricoveri, posto in serie, più o meno dello stesso tipo e qualità di quello che aveva predisposto il CED, per l’eliminazione di eventuali incongruenze residue ed in una sorta di seconda certificazione.
Dal controllo di gestione vengono quindi elaborati i report (schede di budget), tramite un sistema di indicatori suddivisi per l’area internistica, l’area chirurgica, l’area materno infantile e per ciascuno dei servizi di diagnosi dell’ospedale (radiologia, pronto soccorso, laboratorio, ecc,). Tali indicatori, che in parte sono comuni, tentano di cogliere i fenomeni di produzione più importanti dell’area di competenza (es. per l’area chirurgica sono stati istituiti anche degli indicatori di mortalità peri-operatoria, per l’area materno-infantile la disanima dell’andamento dei parti e dei tagli cesarei, per il servizi di P.S. l’attività di astanteria ed i ricoveri in urgenza, ecc.), e le evidenze sono in parte descrittive ed in buona parte messe a budget anche se solo alcune di queste rientrano nel sistema di incentivazione.
L’analisi dell’attività degli ospedali, con il sistema di indicatori suggeriti dalla regione, viene effettuata su base semestrale e dovrebbe consistere nell’elaborazione di un ulteriore report svolto in un contesto descrittivo oltre che analitico. In tale ambito vengono approfonditi gli indicatori di appropriatezza (nazionali e regionali), che sono stati in parte modificati per una migliore possibilità di misura e soprattutto di confronto tra le diverse unità operative. Nel caso della misura dei DRG incluso nell’elenco L.E.A. proposti dal Ministero (e compendiati dalla regione), si è deciso, ad esempio, di evidenziare soprattutto la misura dei DRG medici piuttosto che quelli chirurgici per il significato profondamente diverso che questi ricoveri hanno sul consumo di risorse.5 Si parte cioè dal presupposto che la razionalizzazione di questi episodi di ricovero, rispetto ai DRG di tipo chirurgico, sia più conveniente almeno fino a quando quest’ultimi episodi presentano una grande percentuale dei consumi aggregabili alla sala operatoria. Si è deciso inoltre di non tenere conto del criterio di esclusione della codifica dell’urgenza nell’identificazione dei DRG potenzialmente inappropriati ritenendo quest’ultimo dato poco verificabile nell’ ambito clinico e comunque ancora eccessivamente influenzabile dalla sfera discrezionale del medico in occasione dell’accesso in ospedale.
Quest’ultimo criterio di “non esclusione” è stato peraltro adottato anche nel caso dell’altro indicatore sintetico di inappropriatezza proposta dalla Regione Veneto (tutti i DRG medici con lunghezza inferiore a 3 gg in soggetti di età > 6 aa, ecc.). Questa modalità di calcolo, anzi, è stato proposta anche in sede di controllo del nucleo provinciale che, nel nostro caso, già dall’inizio della sua attività aveva manifestato alcune esigenze di sintesi e di maggiore pregnanza del sistema di sorveglianza. L’organo provinciale, concordò (anno 2002), sulla necessità di un adattamento del sistema degli indicatori che consisteva in alcune piccole modifiche delle modalità di costruzione di alcuni indici, di una sintesi di alcuni gruppi di misure riguardanti la completezza della codifica della SDO e dell’integrazione di altri gruppi di indicatori riguardanti la manipolazione della SDO (creeping), i profili assistenziali, i ricoveri ripetuti, le riammissioni e l’appropriatezza dei ricoveri.
La possibilità di un utilizzo ordinario del sistema P.R.U.O. previsto nella delibera regionale poneva invece alcune difficoltà a causa soprattutto delle risorse necessarie a fronte, si è ritenuto, di risultati informazionali aggiuntivi probabilmente poco prioritari.
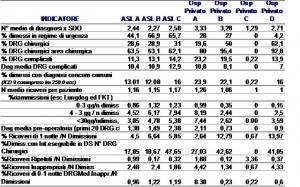
Il nucleo di controllo provinciale, in definitiva, oltre a verificare la sostanziale confrontabilità degli indici di produzione (tab. 1), tra le diverse realtà sanitarie, poteva accertare con buona approssimazione l’assenza di fenomeni di degenerazione del sistema e/o di abuso da parte delle amministrazioni.
Tabella n. 1 Sintesi dei principali indicatori di attività e di verifica di appropriatezza utilizzati dal Nucleo Provinciale per i controlli esterni di Treviso (periodo in esame 1 ° semestre 2004)
A livello regionale, come si è accennato, è stata costituita una commissione per la verifica dell’appropriatezza con funzioni di predisposizione ed aggiornamento delle linee guida sull’attività di controllo esterno, quindi di valutazione dell’attività dei nuclei provinciali e di risoluzione di eventuali contenziosi trasmessi dagli stessi nuclei. A tale commissione fu successivamente affiancato un ufficio di coordinamento (DGR 3208/04), con il compito, oltre che di sostegno al precedente organo tecnico, soprattutto di esecuzione di controlli campionari sull’attività di ricovero anche per dare un risvolto operativo all’applicazione dell’articolo 88 com. 2 della Legge n. 388 /00.
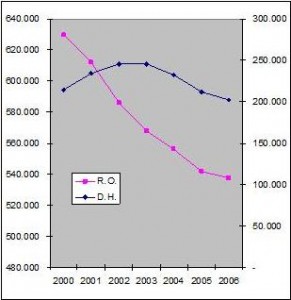
Alcuni risultati pur estremamente sintetici ma piuttosto significativi ottenuti anche per l’effetto della riorganizzazione dei controlli sui ricoveri all’interno della regione sono visibili nei due grafici seguenti n. 2 e 3 in cui si vede da una parte l’andamento dei dimessi dagli ospedali del Veneto dal 2000 al 2006 e dall’altra parte il miglioramento di alcuni indicatori sintetici di inappropriatezza (generica), previsti dal sistema di controllo (fonte data Warehouse regionale).
Fig. n. 2. Andamento dei ricoveri ospedalieri nelle strutture pubbliche della regione Veneto a partire dall’anno 2000.
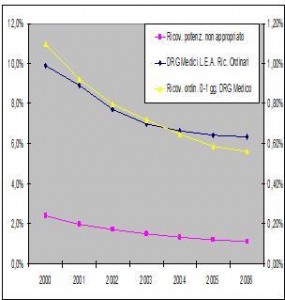
Fig. n. 3 Andamento di alcuni indicatori sintetici di inappropriatezza all’interno del Veneto dal 2000 al 2006.(DRG Medici L.E.A. scala a Sx)
Nel primo caso (fig. n. 2), ci si riferisce all’attività delle strutture pubbliche della regione Veneto, selezionate per una migliore rappresentatività delle evidenze di miglioramento che sono verosimilmente ugualmente presenti anche nel settore privato ma di più difficile identificazione a causa del diverso impatto sulle dotazioni di P.L. intervenute tra il 2003 e 2004.
Anche per i ricoveri in DH può essere difficile identificare la dimensione delle potenziali “giustificazione” dell’aumento dei casi che avviene dal 2001 al 2004 per impattare la vistosa riduzione dei ricoveri ordinari nonostante le corpose indicazioni di programmazione circa la “fattibilità” di tali ricoveri già dal 1999 – 2000.
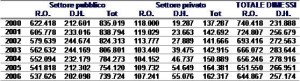
Il regime ordinario di ricovero, invece, assieme al complessivo dei ricoveri è in costante diminuzione già a partire dall’anno 2000 con dimensioni molto significative. Nel settore privato come si diceva, l’andamento dei ricoveri è invece meno lineare e risente maggiormente, probabilmente, della riorganizzazione dei P.L. avvenuta nel 2003 che ha ridotto parecchio la dotazione degli ospedali pubblici lasciando sostanzialmente invariata la dotazione invece degli ospedali privati. (tab. n. 2)
Prendendo in considerazione gli indicatori di inappropriatezza, la riduzione dei ricoveri potenzialmente ingiustificati visibili nel grafico n. 3, sono evidenti oltre che significativi ed, a completamento dell’analisi e come controprova del miglioramento di tale indice, si propone anche la figura seguente (grafico n. 4), sull’andamento del numero “tal quale” di una selezione di DRG medici notoriamente a rischio di inappropriatezza e di maggiore frequenza nelle usuali casistiche ospedaliere. Ciò sembra utile anche per verificare i margini di potenziale recupero di appropriatezza, nell’ambito dei ricoveri ordinari di tipo internistico, dove in pratica si presume che vi siano i problemi maggiori di corretto utilizzo dell’ospedale.
L’andamento quantitativo conferma una sostanziale riduzione di tali episodi di ricovero e sembra convalidare un modello di gestione fondamentale della domanda di prestazioni e di riscontro sull’appropriatezza strutturato all’interno del sistema sanitario regionale del Veneto.
Per completezza, infine, dell’esame generale del controllo del fenomeno dell’inappropriatezza delle prestazioni si ritiene di evidenziare, però, che per quanto sembri ben strutturato ed efficace l’ambito del controllo dell’inappropriatezza cosiddetta generica, non si registra alcuna posizione circa la necessità e la verifica dell’altro capitolo dell’inapproipriatezza, cosiddetta specifica, quella cioè che si riferisce ai settori clinici di idoneità ed utilità dell’intervento sanitario. Vi sono, verosimilmente, in questo ambito buone indicazioni di necessità di studio ed approfondimento finora mai affrontate in maniera sostanziale con problemi, in alcune specialità come ad esempio quelle chirurgiche, che vanno anche oltre gli aspetti prettamente economici. Ciò è presumibile già da alcuni indicatori del tasso di ospedalizzazione DRG specifici proposti ad esempio dai report editi da resoconti ministeriali ed è molto verosimile che il problema sia presente anche a livelli territoriali più ristretti rispetto a quello sovra-regionale ove diventa anche più difficile intendere la plausibilità di alcune variabilità di tasso di ospedalizzazione con la semplice casualità o con la fenomenologia epidemiologia.